Piercarlo Ballo, Dirigente Medico – S.C. Cardiologia – Ospedale Santa Maria Annunziata – Firenze
Abstract
Le linee guida ESC raccomandano, come approccio standard dopo una sindrome coronarica acuta, 12 mesi di doppia terapia antiaggregante con acido acetilsalicilico ed un inibitore del recettore P2Y12. Numerosi studi, tra cui i recenti TARGET-FIRST e NEO-MINDSET, hanno tuttavia testato la possibilità di accorciare la durata di tale terapia, aprendo ulteriori possibilità di strategie terapeutiche.
Parole chiave: infarto miocardico acuto; sindrome coronarica acuta; angioplastica coronarica; antiaggregante; rischio emorragico.
Word count: 9992 battute, spazi inclusi.
Due recenti trial – TARGET-FIRST e NEO-MINDSET – hanno fornito interessanti evidenze sulla gestione della terapia antiaggregante dopo una sindrome coronarica acuta (ACS). L’approccio standard attualmente raccomandato dalle linee guida ESC prevede 12 mesi di doppia terapia antiaggregante (DAPT), associando acido acetilsalicilico (ASA) ed un inibitore del recettore P2Y12 (prasugrel, ticagrelor o clopidogrel). Tuttavia, negli ultimi anni, vari trial hanno esplorato la possibilità di accorciare la durata della DAPT. Anche il TARGET-FIRST e il NEO-MINDSET si inseriscono in questo contesto.
Lo studio TARGET-FIRST
L’obiettivo del trial TARGET-FIRST era confrontare, in pazienti con infarto miocardico acuto trattati con angioplastica coronarica (PCI) ed impianto di stent a rilascio di farmaco (DES), una strategia caratterizzata dalla sospensione precoce dell’ASA dopo un mese di DAPT, seguita da monoterapia con un inibitore del P2Y12, rispetto alla prosecuzione della DAPT per 12 mesi.
Lo studio ha arruolato 1942 pazienti (età media 61.0 anni, 21.6% donne) a basso rischio ischemico, sottoposti con successo a rivascolarizzazione completa entro 7 giorni dall’infarto, che avevano poi completato un mese di DAPT senza eventi ischemici o emorragici maggiori. L’endpoint primario includeva morte per qualsiasi causa, infarto miocardico, trombosi dello stent ed ictus o emorragia maggiore entro 11 mesi dalla randomizzazione. L’endpoint secondario principale era rappresentato da emorragia clinicamente rilevante.
L’endpoint primario si è verificato nel 2.10% dei pazienti in monoterapia e nel 2.18% dei pazienti del gruppo DAPT (p=0.02 per non inferiorità). L’endpoint secondario principale si è verificato più raramente nel gruppo in monoterapia con inibitori P2Y12 rispetto al gruppo DAPT (2.6% vs 5.6%, p=0.002 per superiorità).
In conclusione, in pazienti con infarto miocardico acuto trattati con PCI + DES, a basso rischio ischemico e senza complicanze dopo un mese di DAPT, una strategia caratterizzata dalla sospensione precoce dell’ASA dopo un mese e passaggio a monoterapia con inibitori del P2Y12 è risultata non inferiore, rispetto alla DAPT per 12 mesi, nella prevenzione di eventi cardiovascolari maggiori. La stessa strategia ha inoltre determinato una minore incidenza di emorragie clinicamente rilevanti.
Lo studio NEO-MINDSET
L’obiettivo del trial NEO-MINDSET era confrontare, in pazienti con ACS trattati con PCI + DES, una strategia caratterizzata dalla sospensione molto precoce dell’ASA (entro 4 giorni), seguita da monoterapia con un potente inibitore del P2Y12 (prasugrel o ticagrelor), rispetto alla prosecuzione della DAPT per 12 mesi.
Lo studio ha arruolato 3410 pazienti (età media 59.6 anni, 29.3% donne) con ACS sottoposti con successo a rivascolarizzazione completa e precoce (<96 ore). Il trial prevedeva due endpoint primari ranked, entrambi valutati a 12 mesi: 1) morte per qualsiasi causa, infarto miocardico, ictus o rivascolarizzazione urgente del vaso target; 2) emorragia maggiore o clinicamente rilevante.
Il principale endpoint primario, relativo agli eventi ischemici, si è verificato con maggiore frequenza nel gruppo in monoterapia rispetto al gruppo DAPT (7.0% vs 5.5%, p=0.11 per non inferiorità). A questo risultato ha contribuito in particolare una maggiore incidenza di trombosi dello stent. L’endpoint relativo agli eventi emorragici ha mostrato invece una minore incidenza nel gruppo in monoterapia (2.0%) rispetto al gruppo DAPT (4.9%).
In conclusione, in pazienti con ACS trattati con PCI + DES, una strategia caratterizzata dalla sospensione molto precoce dell’ASA seguita da monoterapia con prasugrel o ticagrelor, pur associandosi ad un minore rischio emorragico rispetto alla DAPT prolungata, non è riuscita a raggiungere la non inferiorità nel prevenire morte o eventi ischemici a 12 mesi.
Evidenze sulla DAPT accorciata
DAPT accorciata + monoterapia con ASA. Le prime evidenze sulla possibilità di una DAPT accorciata dopo PCI + DES derivano da trial che hanno esplorato l’efficacia e la sicurezza di una DAPT per 3 o 6 mesi seguita da monoterapia con ASA. Nella maggioranza di questi studi, questa strategia risultava non inferiore rispetto alla DAPT per 12 mesi nel prevenire gli eventi ischemici. Tuttavia, scorporando i dati dei sottogruppi con ACS, i risultati erano più incerti. Nel 2017, una metanalisi ha evidenziato che una DAPT per 3 mesi seguita da monoterapia con ASA aumentava il rischio di eventi ischemici rispetto alla strategia standard in pazienti con ACS, mentre forniva risultati sovrapponibili in quelli con coronaropatia stabile. Questa ipotesi è stata supportata dal più recente studio One-month DAPT, in cui l’efficacia di una DAPT per un mese seguita da monoterapia con ASA dopo PCI + DES, all’analisi di sottogruppo, era limitata ai pazienti con coronaropatia stabile.
Successivi studi si sono quindi focalizzati su pazienti con ACS. Nonostante iniziali risultati incoraggianti, forniti dallo studio DAPT-STEMI e da una successiva metanalisi, tra il 2018 e il 2019 due importanti trial SMART-DATE e REDUCE – sollevavano dubbi sull’efficacia di un simile approccio, evidenziando nei bracci trattati con DAPT accorciata un aumento di specifici eventi avversi (infarto miocardico nello SMART-DATE, mortalità e trombosi dello stent nel REDUCE).
DAPT accorciata + monoterapia con inibitori del P2Y12. Anche sulla base di questi incerti risultati, negli stessi anni ulteriori trial (GLOBAL LEADERS, SMART-CHOICE, TWILIGHT) hanno esplorato la possibilità di effettuare, dopo PCI + DES, periodi di DAPT di 1-3 mesi seguiti da monoterapia con un inibitore del P2Y12. In generale, in questi studi la DAPT accorciata si è dimostrata non inferiore rispetto alla DAPT prolungata nel prevenire gli eventi ischemici, permettendo una riduzione degli eventi emorragici. Ulteriori conferme della possibile utilità di questa strategia, in particolare con la scelta del ticagrelor per la monoterapia dopo la DAPT accorciata, sono arrivate dagli studi TICO, ULTIMATE-DAPT e T-PASS, specificamente condotti su pazienti con ACS trattati con PCI + DES, in prevalenza asiatici. Un ulteriore studio pubblicato nel 2025, il 4D-ACS, ha dimostrato che anche la scelta del prasugrel per la monoterapia potrebbe rappresentare una valida alternativa in questo contesto.
Queste considerazioni non possono tuttavia essere estese a clopidogrel. Nel trial STOPDAPT-2 ACS, la monoterapia con clopidogrel dopo 1-2 mesi di DAPT in pazienti con ACS trattati con PCI + DES non ha raggiunto la non inferiorità rispetto alla DAPT per 12 mesi. D’altronde, nello studio MASTER DAPT, condotto su pazienti con ACS sottoposti a PCI + DES e ad alto rischio di sanguinamento, una DAPT per un mese seguita da monoterapia (clopidogrel in oltre metà dei pazienti e ASA in circa un terzo di essi) è risultata non inferiore rispetto alla DAPT prolungata nel prevenire eventi ischemici, permettendo una riduzione degli eventi emorragici. Queste evidenze sottolineano che la scelta del farmaco per la monoterapia dopo DAPT accorciata deve tenere in considerazione l’eventuale presenza di fattori di rischio emorragico.
Altri due aspetti devono essere evidenziati per interpretare questo elevato numero di studi. Il primo è che, nel corso degli anni, i trial hanno utilizzato stent sempre più evoluti da un punto di vista tecnologico. È ragionevole che ciò possa avere influito sui risultati dei vari studi. Il secondo è che le evidenze attuali non supportano la possibilità di una strategia completamente aspirin-free. Nello studio STOP-DAPT-3, che ha arruolato pazienti con ACS ad elevato rischio emorragico dopo PCI + DES, una monoterapia aspirin-free con prasugrel (3.75 mg/die) ha aumentato il rischio di rivascolarizzazione coronarica non programmata e trombosi subacuta dello stent rispetto alla DAPT, senza benefici sul rischio emorragico.
I risultati degli studi TARGET-FIRST e NEO-MINDSET sono coerenti con le attuali evidenze. Il TARGET-FIRST estende i risultati degli studi TICO, ULTIMATE-DAPT e T-PASS, confermando la potenziale utilità di una DAPT accorciata seguita da monoterapia con ticagrelor anche in una popolazione europea. Il NEO-MINDSET ribadisce la scarsa efficacia di una strategia aspirin-free, in linea con lo studio STOP-DAPT-3, confermandone la non applicabilità anche con dosaggi pieni di ticagrelor e prasugrel.
Raccomandazioni ESC
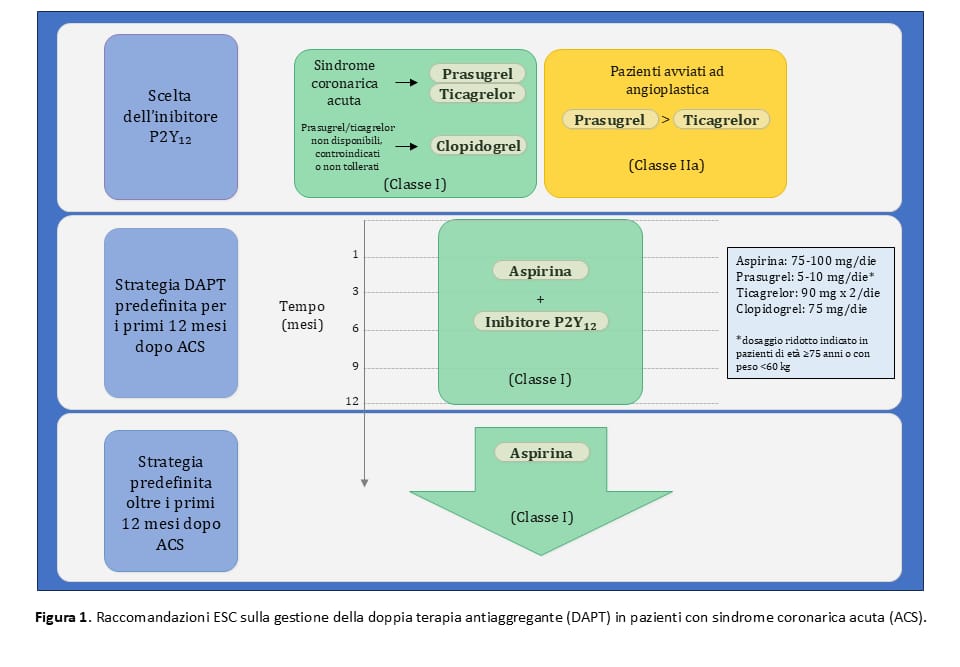
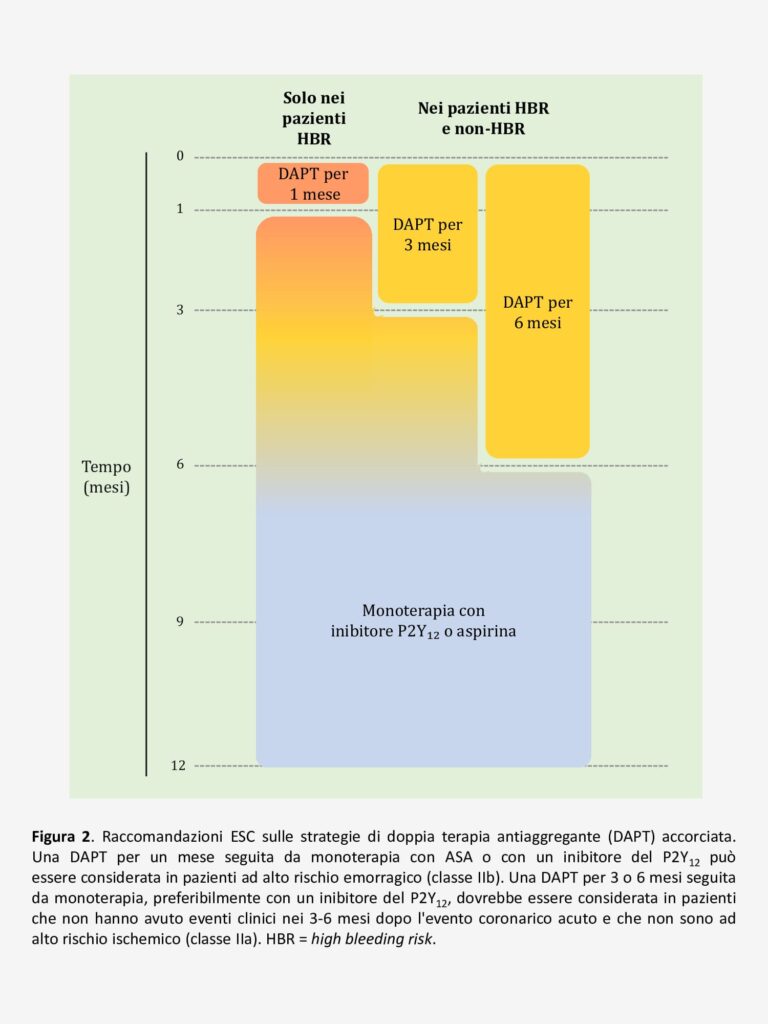
Le linee guida ESC prevedono, nei pazienti con ACS, una strategia di DAPT per 12 mesi con ASA in associazione a prasugrel o ticagrelor, oppure a clopidogrel nei casi in cui prasugrel o ticagrelor non siano disponibili/tollerati o siano controindicati (Figura 1). Prasugrel è preferibile a ticagrelor in pazienti che vengono avviati a PCI. È possibile considerare, in alternativa, strategie di DAPT accorciata a 1, 3 o 6 mesi al fine di ridurre il rischio di eventi emorragici, ma la scelta di queste opzioni richiede un’accurata valutazione del bilancio tra rischio ischemico ed emorragico (Figura 2). Ai fini della valutazione di quest’ultimo, è utilizzabile il PRECISE-DAPT score, dove valori ≥25 identificano pazienti ad elevato rischio di sanguinamento.
Parallelamente, è possibile valutare strategie di de-escalation, in cui si attua uno switch da prasugrel o ticagrelor (inibitori potenti del P2Y12) a clopidogrel. La de-escalation non è raccomandata nei primi 30 giorni dopo l’evento acuto a causa del significativo aumento del rischio di eventi ischemici, ma può essere considerata successivamente, con il fine di ridurre il rischio di sanguinamento.
Take home message
In pazienti con ACS, l’eventuale scelta di una DAPT accorciata rispetto alla durata standard di 12 mesi, finalizzata a ridurre il rischio di sanguinamento, è al momento raccomandabile in casi specifici, sulla base di un’accurata valutazione del bilancio tra rischio ischemico ed emorragico. Tuttavia, crescenti evidenze indicano che strategie di DAPT accorciata potrebbero presto vedere ampliato il proprio campo di utilizzo.
piercarlo.ballo@uslcentro.toscana.it

